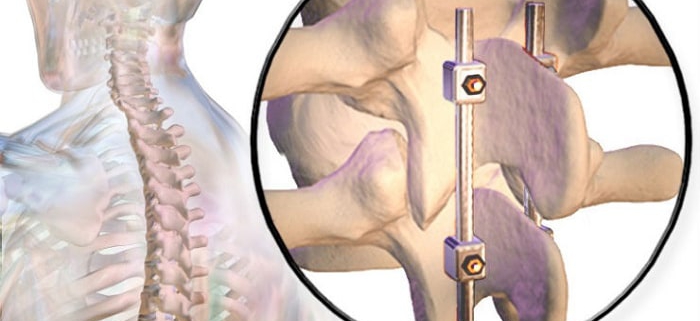
جراحی ثابت کردن ستون فقرات
جراحی ثابت کردن ستون فقرات، که به آن فیوژن ستون فقرات نیز گفته میشود، یک عمل جراحی است که در آن دو یا چند مهره به یکدیگر متصل میشوند تا حرکت بین آنها را محدود یا از بین ببرند. این نوع جراحی معمولاً برای درمان شرایط مختلفی از جمله آسیبهای ناشی از تصادفات، بیماریهای دژنراتیو (تحلیلبرنده)، تنگی کانال نخاعی، اسکولیوز (انحراف ستون فقرات)، هرنی دیسک و دیگر مشکلات ستون فقرات انجام میشود.
روند جراحی ممکن است شامل موارد زیر باشد:
1. برداشتن دیسک: در بسیاری از موارد، جراح دیسک بین مهرهای را که آسیب دیده یا بیمار است برمیدارد.
2. استفاده از پیوند استخوانی: پس از برداشتن دیسک، فضای خالی بین مهرهها معمولاً با یک پیوند استخوانی پر میشود. این پیوند میتواند از استخوان خود بیمار (اهدای خودی)، از استخوان اهدایی، یا مواد مصنوعی باشد.
3. ثابتسازی با سختافزار: برای حمایت از ستون فقرات و اطمینان از تثبیت استخوانها تا زمانی که به هم متصل شوند، معمولاً از پیچها، قفلها، صفحات یا میلههای فلزی استفاده میشود.
4. فیوژن: با گذشت زمان، استخوانهای پیوندی با مهرههای اطراف خود میآمیزند و یک بلوک استخوانی واحد تشکیل میدهند.
این جراحی معمولاً تحت بیهوشی عمومی انجام میشود و ممکن است بیمار نیاز به بستری شدن در بیمارستان برای مدتی پس از عمل داشته باشد. ریکاوری میتواند چند ماه به طول انجامد، و بیمار ممکن است نیاز به فیزیوتراپی یا سایر درمانهای توانبخشی داشته باشد.
مانند هر عمل جراحی دیگری، جراحی ثابتسازی ستون فقرات نیز خطرات و عوارض احتمالی دارد، از جمله عفونت، خونریزی،آسیب به اعصاب یا نخاع، و مشکلات مرتبط با استفاده از سختافزار جراحی. به همین دلیل، تصمیمگیری برای انجام این نوع جراحی باید پس از ارزیابی دقیق و مشورت با یک متخصص جراحی اعصاب یا جراحی ارتوپدی انجام شود.
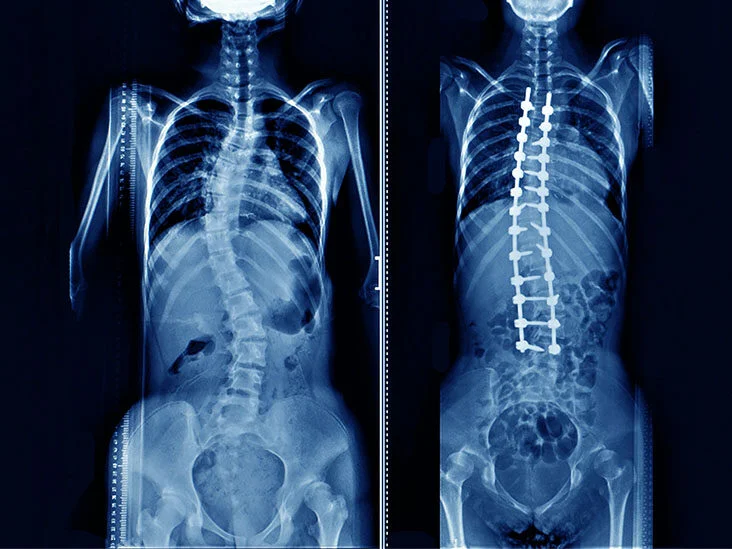
جراحی ثابت کردن ستون فقرات
انواع جراحی های تنگی کانال نخاعی
تنگی کانال نخاعی (Spinal canal stenosis) وضعيتي است که در آن کانال مرکزی نخاع (کانالی که نخاع در آن قرار دارد) تنگ میشود و فشار بر نخاع و عصبهای محیطی افزايش مي يابد. این ممکن است به علت فشرده شدن عروق خونی، انسداد عروق خونی، تورم بافتهای اطراف، تودهها یا تراکم استخوانی ایجاد شود.
جراحیهای مختلفی برای درمان تنگی کانال نخاعی وجود دارد. نوع جراحی مورد استفاده بستگی به شدت و موقعیت تنگی کانال نخاعی و وضعیت عمومی بیمار دارد. در زیر، برخی از انواع جراحیهای معمول برای تنگی کانال نخاعی را ذکر میکنم:
1. لامینکتومی (Laminectomy): در این جراحی، قسمتی از استخوانهای محیطی کانال نخاعی به نام لامینا (Lamina) که بر روی نخاع قرار دارد،برداشته ميشود. این عمل باعث ایجاد فضای بیشتر در کانال نخاعی میشود و فشار وارد بر نخاع و عصبها کمتر میشود.
2. فورامینوتومی (Foraminotomy): در این جراحی، بازسازی فورامن لواری (Foramen Lwari)، که جایی است که عصب از کانال نخاعی خارج میشود، انجام میشود. این بازسازی باعث کاهش فشار بر عصبهای محیطی میشود.
3. دیسکكتومي (Discectomy): اگر تنگی کانال نخاعی ناشی از سرطان، تودههای بدخیم یا ضعف دیسک فشاری باشد، انجام دیسکكتومي ممکن است لازم باشد. در این جراحی، بخشی از دیسک (غضروف بین مهرهها) که موجب فشار بر نخاع ميشود، تخلیه میشود.
4. فیوژن نخاعی (Spinal Fusion): در برخی موارد، جراحی فیوژن نخاعی ممکن است لازم باشد. در این جراحی، استخوانهای محیطی مهرههای مجاور به یکدیگر متصل میشوند تا فضای بین آنها کاهش یابد و موجب پایداری بیشتر نخاع شود.
مهم است بدانید که هر بیماری و هر مورد بالینی ممکن است نیازمندیهای جراحی خاصی داشته باشد. تصمیم در مورد نوع جراحی مناسب بیمار باید توسط یک پزشک متخصص اعصاب و جراحی فناوری نخاع انجام شود. پزشک بر اساس تاریخچه پزشکی، علائم بیمار، نتایج آزمایشات تشخیصی و تصاویر تشخیصی (مانند MRI) تصمیم میگیرد که کدام نوع جراحی مناسبتر است. همچنین، عوارض و فواید هر نوع جراحی، زمان بازگشت به فعالیتهای روزمره و پیشبینیهای بلندمدت نیز باید با بیمار مورد بحث و بررسی قرار گیرد.
اسکولیوز
اسکولیوز یک حالت تغییر شکل و انحراف جانبی است که در ستون فقرات (ستون فقرات) اتفاق میافتد. در شرایط طبیعی، ستون فقرات یک خمیدگی طبیعی در قسمتهای گردن، سينه، و ناحیه کمر دارد. اما در اسکولیوز، این خمیدگیها به صورت غیرطبیعی و بیش از حد بروز میکنند.
اسکولیوز میتواند به دو صورت اسکولیوز ایدیوپاتیک (بدون علت مشخص) و اسکولیوز ثانویه (به علت بیماری یا عامل خاص) رخ دهد. اسکولیوز ایدیوپاتیک در بیشتر موارد در دوران بلوغ بروز میکند و علت آن مشخص نیست. اسکولیوز ثانویه ممکن است به علت بیماریهای عضلانی، عصبی، تروما، التهاب یا نقص مادرزادي ایجاد شود.
علائم اسکولیوز میتواند شامل موارد زیر باشد:
– انحراف یا خمیدگی قابل مشاهده در ستون فقرات
– عدم تراز بودن بازوها یا شانهها
– ناهنجاری در خط کمر
– درد در ناحیه کمر یا ستون فقرات
– مشکلات تنفسی در موارد شدید
درمان اسکولیوز بستگی به شدت بیماری و سن بیمار دارد. در بیشتر موارد، اسکولیوز تدريجا پیشرفت داشته و نیاز به درمان تشخیصی و ترمیمی دارد. روشهای درمانی عبارتند از:
– تمرینات و فیزیوتراپی برای تقویت عضلات پشتی و بهبود قابلیت حرکت
– استفاده از کورست (کمربند پشت) برای پشتیبانی ستون فقرات
– جراحی در موارد شدید و پیشرونده
تصمیم در مورد نوع درمان اسکولیوز باید توسط پزشک متخصص اعصاب و جراحی فناوری نخاع یا پزشک متخصص ارتوپد در بیماریهای مربوطه گرفته شود. پزشک بر اساس شدت اسکولیوز، رشد بیمار، و عوارض مرتبط تصمیمگیری خواهد کرد که کدام روش درمانی مناسب است.
هرنی دیسک در ستون فقرات
هرنی دیسک، یا همان پروتروژه دیسک، یک وضعيت پزشکی است که در آن ماده ژلاتینی داخل دیسک فشرده و از ضخامت معمول خارج میشود و به فضای بین مهرهها فشار وارد میکند. دیسکها ساختارهایي فومي دربین مهرهها هستند که عملکرد حبابی و محافظتی دارند و اجازه میدهند که مهرهها به طور صحیح در مکان خود قرار گیرند و شوک و فشارهای وارده را جذب کنند.
به عنوان پاسخ به فشار وارد شده، ماده ژلاتینی داخل دیسک به ناحیه ضعیفتر در دیواره دیسک فشار میآورد و میتواند منجر به خروج از دیسک و فشرده شدن بر روی عصبها در نزدیکی آن شود. این ممکن است منجر به علائمی مانند درد، محدودیت حرکت، احساس تحريك در عضلات و علائم اختلال عصبی شود.
هرنی دیسک معمولاً در ناحیه کمر (هرنی لومبار) و گردن (هرنی سرویکال) رخ میدهد، اما میتواند در هر ناحیهای از ستون فقرات اتفاق بیفتد.
درمان هرنی دیسک ممکن است شامل موارد زیر باشد:
– استفاده از داروهای ضد التهابی و مسکن برای کاهش درد و التهاب
– فیزیوتراپی و تمرینات تقویتی برای بهبود قوام عضلات پشتی و پشتیبانی ستون فقرات
– تزریقات موضعي (مانند استروئیدها) به ناحیه تحت فشار برای کاهش التهاب و درد
– در موارد شدید و مقاوم به درمان تحت آنالژزی عمومی، جراحی ممکن است لازم باشد. در این جراحی، بخشی از دیسک فشرده شده برداشته شده و فضای بین مهرهها بازسازی میشود.
تصمیم در مورد نوع درمان هرنی دیسک باید توسط پزشک متخصص اعصاب و جراحی فناوری نخاع یا پزشک ارتوپد متخصص در بیماریهای مربوطه گرفته شود. پزشک بر اساس شدت علائم، ناحیه درگیری، و وضعیت عمومی بیمار، تصمیمگیری خواهد کرد که کدام روش درمانی مناسب است.