فنر یا استنت قلب
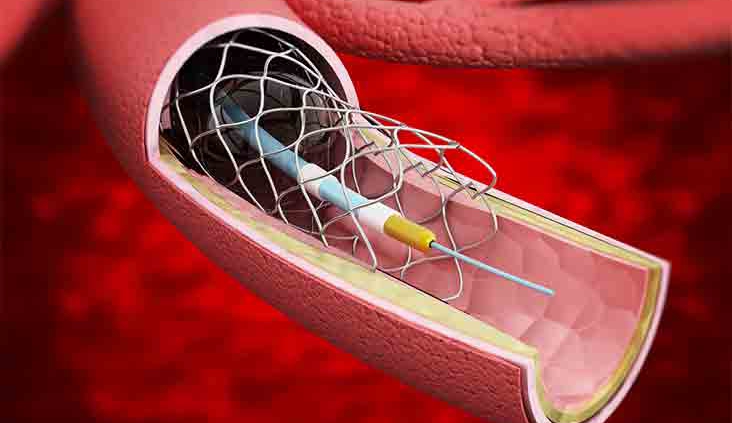
استنت قلبی (که به آن فنر قلب نیز گفته میشود) وسیلهای است که برای باز نگه داشتن عروق کرونری مورد استفاده قرار میگیرد. این عروق ، خون را به عضله قلب میرسانند. در صورتی که این عروق تنگ یا مسدود شوند، جریان خون کاهش یافته و ممکن است منجر به درد قفسه سینه (آنژین)، حمله قلبی یا سایر مشکلات قلبی شود.
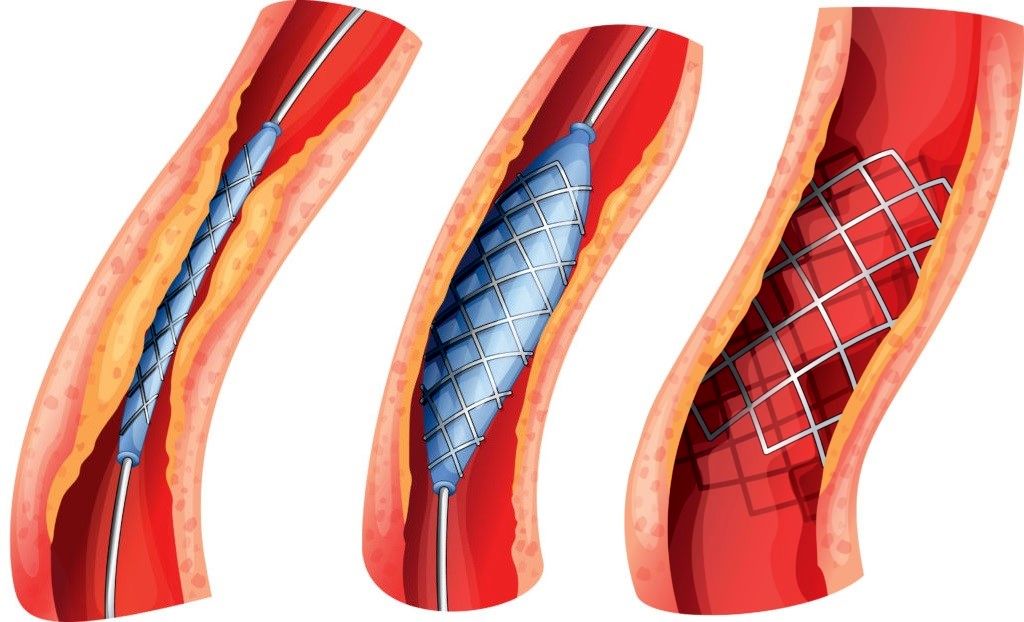
استنتها معمولاً از طریق روشی به نام آنژیوپلاستی وارد بدن میشوند. طی این فرایند، پزشک یک کاتتر را از طریق یک عروق بزرگ به سمت عروق کرونری مسدود شده هدایت میکند. روی کاتتر، یک بالون کوچک وجود دارد که در محل تنگی یا انسداد متورم میشود تا عروق را باز کند. استنت قلب، که معمولاً از جنس فلز یا پلیمر است، دور بالون قرار دارد و هنگامی که بالون متورم میشود، استنت نیز باز شده و در جای خود باقی میماند تا عروق باز بماند.
استنتها به دو دسته اصلی تقسیم میشوند:
1. استنتهای فلزی بدون پوشش (Bare-Metal Stents): این نوع استنتها از فلز ساخته شدهاند و هیچ پوشش دارویی ندارند.
2. استنتهای پوششدار دارویی (Drug-Eluting Stents): این استنتها با داروهایی پوشش داده میشوند که به تدریج آزاد شده و از بازگشت تنگی عروق (restenosis) جلوگیری میکنند.
انتخاب نوع استنت بستگی به شرایط خاص بیمار، مکان و اندازه تنگی عروق، و توصیههای پزشک دارد. استفاده از استنتها معمولاً با داروهایی همراه است که به کاهش خطر لخته شدن خون در استنت کمک میکنند.
استنت قلب
چگونه میتوانم بفهمم که آیا نیاز به استنت قلبی دارم یا خیر؟
تشخیص نیاز به استنتگذاری قلبی معمولاً با ارزیابیهای پزشکی و تستهای تشخیصی توسط متخصصین قلب انجام میشود. اگر شما علائمی دارید که نشاندهندهٔ مشکلات قلبی است یا اگر در معرض خطر بالایی برای بیماریهای قلبی هستید، پزشک ممکن است اقدامات زیر را توصیه کند تا وضعیت شما را ارزیابی کند:
1. **معاینه فیزیکی**: ابتدا پزشک یک معاینه کامل فیزیکی انجام میدهد و در مورد سابقه پزشکی شما سوالاتی میپرسد.
2. **تستهای تشخیصی**: این تستها ممکن است شامل الکتروکاردیوگرام (EKG یا ECG)، آزمایشات خون، اکوکاردیوگرافی، تست ورزش (تست استرس)، اسکنهای تصویربرداری مانند اسکنهای CT یا MRI، و آنژیوگرافی کرونری باشند.
3. **آنژیوگرافی کرونری**: این یک روش تهاجمی است که در آن پزشک ماده حاجب را به داخل عروق کرونری تزریق میکند تا تصویری واضح از داخل عروق را بدست آورد و میزان تنگی یا انسداد را مشاهده کند.
4. **تصمیمگیری بر اساس شواهد**: اگر آنژیوگرافی نشان دهد که عروق کرونری تنگ یا مسدود شدهاند، پزشک بر اساس شدت انسداد، محل آن، وضعیت کلی سلامتی شما، و پاسخ به درمانهای قبلی، در مورد نیاز به استنتگذاری تصمیمگیری میکند.
5. **تجزیه و تحلیل عوامل ریسک**: پزشک همچنین عوامل ریسک بیماری قلبی مانند سابقه خانوادگی، فشار خون بالا، کلسترول بالا، دیابت، سیگار کشیدن، چاقی و سبک زندگی را در نظر میگیرد.
اگر شما علائمی مانند درد قفسه سینه، تنگی نفس، یا سایر نشانههای بیماری عروق کرونری را تجربه میکنید، باید فوراً به پزشک مراجعه کنید. استنتگذاری تنها یکی از گزینههای درمانی است و باید در کنار سایر اقدامات درمانی مانند تغییر شیوه زندگی، دارو درماني و سایر روشهای جراحی مانند بایپس عروق کرونری در نظر گرفته شود.
تصمیمگیری برای استفاده از استنت قلب باید بر اساس ارزیابی دقیق و گفتگوی بین شما و تیم درمانیتان باشد. اهمیت دارد که در مورد تمام گزینههای درمانی و خطرات و مزایای آنها با پزشک خود صحبت کنید.
انواع استنت داخل عروق کرونری
استنتهای داخل عروق کرونری به دستههای مختلفی تقسیم میشوند که بر اساس جنس متریال، پوشش دارویی و طراحی آنها متفاوت هستند. در اینجا چند دسته از انواع استنتهایی که معمولاً در درمان بیماریهای عروق کرونری به کار برده میشوند را بررسی میکنیم:
1. **استنتهای فلزی بدون پوشش (Bare-Metal Stents – BMS)**:
این نوع استنتها از جنس فلز ساخته شدهاند و هیچ پوشش دارویی ندارند. این استنتها در گذشته بیشتر مورد استفاده قرار میگرفتند، اما به دلیل احتمال بیشتر تنگ شدن مجدد عروق(restenosis)، امروزه کمتر استفاده میشوند.
2. **استنتهای پوششدار دارویی (Drug-Eluting Stents – DES)**:
این استنتها با لایهای از دارو پوشیده شدهاند که به مرور زمان آزاد میشود و به جلوگیری از رشد مجدد بافت عروقی در داخل استنت کمک میکند. این کار باعث کاهش احتمال تنگي مجدد نسبت به استنتهای فلزی بدون پوشش میشود.
3. **استنتهای قابل جذب (Bioresorbable Vascular Scaffolds – BVS)**:
این استنتها، که به آنها استنتهای قابل تحلیل یا استنتهای زیستقابل جذب نیز گفته میشود، پس از مدتی به طور کامل توسط بدن جذب میشوند. ایده اصلی استفاده از این نوع استنت قلب این است که پس از بهبود عروق و بازگشت کارکرد طبیعی، استنت دیگر لازم نیست و از بین میرود.
4. **استنتهای دوتایی پوششدار (Dual-Therapy Stents – DTS)**:
این استنتها به تازگی ساخته شدهاند و هم داروهای ضدالتهابی و هم داروهای ضدانقباضی را برای کمک به بهبودی بهتر و کاهش احتمال تنگي مجدد و لخته شدن خون آزاد میکنند.
5. **استنتهای زیستسازگار (Biocompatible Stents)**:
این استنتها با موادی ساخته شدهاند که سازگاري بيشتري با بدن دارند و به منظور کاهش واکنشهای التهابی و بهبود انطباق با بافتهای بدن مورد استفاده قرار ميگيرند.
استنت گذاری قلب چگونه انجام می شود
استنت گذاری عروق قلب یک روش جراحی قلب است که برای بازگشایی عروق کرونر (عروقی که خون را به عضله قلب می رسانند) استفاده می شود. در این روش، یک استنت که یک لوله کوچک و فلزی است، به عروق مسدود شده یا تنگ شده قلبی افزوده می شود تا خون به طور منظم و مطلوبی به عضله قلب برسد.
فرایند استنت گذاری قلب عموماً به صورت زیر انجام می شود:
1. آماده سازی: بیمار به سالن عمل منتقل می شود و دکتر متخصص قلب و عروق با استفاده از مواد ضدعفونی کننده مناطق کار و بیمار، منطقه جراحی را آماده می کند.
2. بیهوشی: بیمار برای انجام جراحی تحت تأثیر بیهوشی کلی یا بیهوشی موضعی قرار می گیرد. نوع بیهوشی مورد استفاده بستگی به تشخیص پزشک و وضعیت بیمار دارد.
3. دسترسی به عروق: پس از بیهوشی، پزشک یک کاتتر (لوله نازک و انعطاف پذیر) را از طریق عروق محیطی به قلب هدایت می کند. معمولاً از عروق بازو، ساق پا یا عروق شکم استفاده می شود. کاتتر به طور دقیق به عروق قلبی هدایت می شود.
4. انجام آنژیوگرافی: یک ماده رنگی (حاجب) به وسیله کاتتر به عروق قلبی تزریق می شود. این ماده رنگی به عروق کرونر وارد شده و با استفاده از دستگاه تصویربرداری رنگی (آنژیوگرافی)، جریان خون در عروق قلبی نمایش داده می شود. این مرحله به پزشک کمک می کند تا عروقی که باید استنت گذاری شوند را تشخیص دهد.
5. استنت گذاری: پس از تشخیص عروقی که نیاز به استنت گذاری دارند، استنت ها به وسیله کاتتر به عروق هدایت می شوند. استنت به عروق تنگ شده قلبی رسیده و با استفاده از تکنیک های جراحی و نظارت دقیق، به محل تنگی یا بلوک شده انتقال داده می شود. استنت پس از قرار گرفتن در عروق از حالت جمع شده باز می شود و عروق را بازگشایی می کند.
6. پایان عمل جراحی: پس از استنت گذاری،معمولاً کاتترها و سایر وسایل جراحی برداشته می شوند و بیمار به اتاق ريكاوري پس از عمل منتقل می شود. در این مرحله، بیمار در بخش مراقبت های ویژه یا بخش عادی بستری می شود و تحت نظارت پزشکان و پرستاران قرار می گیرد تا بهبودی خود را تجربه کند.
بعد از استنت گذاري قلب، بیمار باید به مراقبت های بعدي توجه کند، که ممکن است شامل استفاده از داروها، تغییر در سبک زندگی (مانند تغذیه سالم و فعالیت بدنی) و برنامه های بازپروری باشد. همچنین، مراجعه منظم با پزشک قلب و عروق در دوره های معینی پس از جراحی اهمیت دارد.
مهم است که توجه داشته باشید که مراحل و جزئیات استنت گذاری قلب ممکن است بستگی به وضعیت بالینی هر بیمار و تصمیم پزشکان داشته باشد. این توضیحات به عنوان یک راهنما برای فرایند عملیاتی استنت گذاری قلب ارائه شده است و همواره بهتر است با پزشک خود در مورد جزئیات و شرایط خاص خود صحبت کنید.
چه مراقبت هایی باید بعد از استنت قلب رعایت کنم؟
پس از استنت گذاري قلب، مراقبت های بعدي بسیار مهم است. در زیر به برخی از مراقبت های معمول پس از استنت گذاری قلب اشاره می کنم، اما حتماً باید توجه داشته باشید که هر بیمار ممکن است نیازهای خاص خود را داشته باشد و پزشک شخصی شما ممکن است توصیه های خاصی داشته باشد:
1. داروها: پزشک شما ممکن است داروهایی را تجویز کند تا به پیشگیری از تشکیل لخته در استنت و کنترل عوارضی که ممکن است پس از جراحی رخ دهند کمک کند. برخی از داروهای معمول شامل ضد لختهای مانند آسپرین، کلوپیدوگرل و داروهای کنترل فشار خون میباشند. برای مدت زمان مشخصی، شما ممکن است نیاز به مصرف داروها داشته باشید. همچنین، باید دستورات پزشک خود را در مورد مصرف داروها رعایت کنید.
2. فعالیت بدنی: در طول دوره بازیابی، پزشک شما ممکن است محدودیت هایی در مورد فعالیت بدنی شما تعیین کند. ابتدا باید استراحت کافی داشته باشید و سپس به تدریج فعالیت های روزمره خود را افزایش دهید. معمولاً، پزشکان توصیه می کنند که شما به طور منظم فعالیت های هوازی ملایم مانند پیاده روی برای بهبود عملکرد قلبی خود انجام دهید.
3. تغذیه سالم: تغذیه مناسب با مصرف مرتب و متوازن از مواد غذایی سالم برای بهبود سلامت قلبی بسیار مهم است. مصرف میوه ها، سبزیجات، غلات کامل، ماهی، مواد غذایی کم چرب و کنترل میزان نمک و چربی در رژیم غذایی میتواند به شما کمک کند.
4. مدیریت استرس: استرس میتواند بر سلامت قلب تأثیر منفی داشته باشد. برنامه هایی مانند مدیتیشن، تمرین مکمل مانند یوگا و ایجاد زمان برای استراحت و تفریح میتواند به شما کمک کند كه استرس را کاهش دهید.
5. پیگیری منظم با پزشک: برنامه های پیگیری پس از استنت گذاری قلب بسیار مهم است. شما باید مرتباً باید به ملاقات های پس از عمل جراحی قلب با پزشک خود بروید و هرگونه نگرانی یا سوالی را با او در میان بگذارید. پزشک شما ممکن است آزمایشات دوره ای مانند آزمایش خون، آنژیوگرافی و تست تمرینی قلب را تجویز کند تا عملکرد قلبی شما را بررسی کند.
در نهایت، لطفاً توصیه های ویژه پزشک خود را رعایت کنید و در صورت بروز هرگونه علامت یا عارضه ناشایسته مانند درد قفسه سینه، تنگی نفس، سرگیجه یا تشنج، بلافاصله به پزشک خود مراجعه کنید.
توصیه می شود که با پزشک خود در مورد مراقبت های خاص پس از استنت قلب صحبت کنید. هر فرد و شرایط پزشکی ممکن است متفاوت باشد و توصیه های پزشک شما می تواند براساس این عوامل تعیین شود.
چه تغییراتی پس از استنت گذاري قلب بايد در رژیم غذاییم ایجاد کنم ؟
پس از استنت گذاری قلب، تغییرات در رژیم غذایی میتواند به بهبود سلامت قلبی شما کمک کند. در زیر تغییراتی که ممکن است پزشک شما توصیه کند را بررسی میکنیم:
1. کنترل مصرف سدیم: مصرف بیش از حد سدیم (نمک) ممکن است منجر به افزایش فشار خون و ورم قلب شود. بنابراین، توصیه میشود مصرف نمک را کاهش دهید و غذاهای نمکدار مانند تن ماهی، پنیر و غذاهای آماده را محدود کنید. همچنین، میتوانید از گیاهان و ادویهجات طبیعی برای افزودن طعم به غذاهای خود استفاده کنید.
2. مصرف مواد غذایی کم چرب: مصرف مواد غذایی با چربی اشباع بالا، میتواند به افزایش سطح کلسترول خون و تشکیل لختههای خونی منجر شود. بنابراین، توصیه میشود مصرف مواد چرب اشباع مانند گوشت قرمز چرب، محصولات لبنی با چربی بالا و غذاهایی که در روغنهای نیمه جامد و هیدروژنه شده سرخ شدهاند را محدود کنید. به جای آن، ترجیحاً از منابع چربی سالم مانند ماهی، مغزها و روغنهای گياهي مانند روغن زیتون استفاده کنید.
3. مصرف میوهها و سبزیجات: میوهها و سبزیجات حاوی مواد مغذی، فیبر و آنتی اکسیدانهای قوی هستند که به سلامت قلب کمک میکنند. توصیه میشود روزانه حداقل 5 پرتقال یا ميزان قابل توجهي سبزیجات متنوع و تازه مصرف کنید. همچنین، سعی کنید از میوهها و سبزیجاتی با رنگهای مختلف استفاده کنید تا از مواد مغذی متنوع برخوردار شوید.
4. مصرف مواد غذایی حاوی فیبر: مصرف مواد غذایی حاوی فیبر مانند غلات کامل، نخود فرنگی، لوبیا و سبزیجات خام میتواند به کاهش سطح کلسترول خون کمک کند. در نتیجه، توصیه میشود حداقل ٣٠-٢٥ گرم فیبر را در روز مصرف کنید.
5. مصرف ماهی: ماهی حاوی اسالمون، ماکرل و سردماهی است و حاوی اسیدهای چرب امگا-3 است که به سلامت قلب کمک میکنند. توصیه میشود هفتهای حداقل دو بار ماهی خورده شود.
6. کنترل مصرف قند: مصرف بیش از حد قند ممکن است منجر به افزایش وزن و دیابت شود، که هر دو عوامل خطر برای قلب هستند. بنابراین، توصیه میشود مصرف شیرینیها، نوشیدنیهای شیرین، آبمیوهها و مواد غذایی شيرين را محدود کنید. به جای آن، میتوانید از منابع قند طبیعی مانند میوهها استفاده کنید.
7. مصرف مداوم: تغییرات در رژیم غذایی باید به صورت مداوم انجام شود. این به معنای انتخاب یک رژیم غذایی سالم و پایدار است که به شما کمک میکند سلامت قلبی خود را حفظ کنید.
مهمترین نکته این است که در مورد تغییرات رژیم غذایی خود با پزشک خود صحبت کنید. پزشک شما میتواند بر اساس وضعیت شما و نیازهای خاصتان توصیههای دقیقتری ارائه دهد. همچنین، پیروی از داروها و نکات پزشکی دیگری که برای شما توصیه شده است، بسیار مهم است.