انواع بیماری هپاتیت
بیماری هپاتیت یک عارضه التهابی کبد است که میتواند به دلایل مختلفی ایجاد شود، از جمله عفونتهای ویروسی، مصرف بیش از حد الکل، مصرف برخی داروها، و بیماریهای خودایمنی. انواع اصلی هپاتیت شامل هپاتیتهای ویروسی A, B, C, D و E هستند. در ادامه به توضیح این انواع پرداختهام:
هپاتیت A
– علت: ویروس هپاتیت A (HAV)
– نحوه انتقال: از طریق مصرف غذا یا آب آلوده و تماس نزدیک با فرد آلوده.
– پیشگیری: واکسیناسیون و رعایت بهداشت فردی.
هپاتیت B
– علت: ویروس هپاتیت B (HBV)
– نحوه انتقال: از طریق خون، ترشحات جنسی، و از مادر به نوزاد در هنگام زایمان.
– پیشگیری: واکسیناسیون، استفاده از وسایل محافظ شخصی در هنگام تماس با خون.
هپاتیت C
– علت: ویروس هپاتیت C (HCV)
– نحوه انتقال: اصلیترین راه انتقال از طریق تماس با خون آلوده، به خصوص از طریق سرنگهای آلوده.
– پیشگیری: ندارد واکسیناسیون موجود، پرهیز از استفاده مجدد از سرنگ و وسایل تیز و بُرنده.
هپاتیت D
– علت: ویروس هپاتیت D (HDV)
– نحوه انتقال: مشابه هپاتیت B و تنها در افرادی که با ویروس هپاتیت B آلوده هستند، اتفاق میافتد.
– پیشگیری: کنترل هپاتیت B به عنوان واکسیناسیون ضد HBV نیز در برابر HDV محافظت میکند.
هپاتیت E
– علت: ویروس هپاتیت E (HEV)
– نحوه انتقال: مشابه هپاتیت A، بیشتر از طریق مصرف آب یا غذای آلوده.
– پیشگیری: ندارد واکسیناسیون خاص؛ رعایت بهداشت فردی و محیطی مهم است.
علاوه بر این ویروسها، هپاتیت میتواند به دلیل عوامل دیگری مانند مصرف الکل، برخی داروها، بیماریهای خودایمنی و موارد متابولیک نیز ایجاد شود. درمان هپاتیت بسته به نوع آن متفاوت است و میتواند شامل داروهای ضد ویروسی، حمایت از عملکرد کبد و در موارد شدید، پیوند کبد باشد. برای پیشگیری و کنترل هپاتیت، تشخیص به موقع و مراقبتهای پزشکی مناسب ضروری است.
روش تشخیص بیماری هپاتیت
هپاتیت یک التهاب کبد است که میتواند به دلایل مختلفی از جمله عفونتهای ویروسی، مصرف بیش از حد الکل، مسمومیت دارویی و بیماریهای اتوایمیون ایجاد شود. روشهای تشخیصی برای هپاتیت معمولاً شامل آزمایشهای خون، تصویربرداری و گاهی اوقات بیوپسی کبد میباشد. در ادامه به توضیح روشهای مهم تشخیصی برای هپاتیت میپردازیم:
1. آزمایشهای خون
– آزمایش کارکرد کبد: این آزمایش سطوح آنزیمهای کبدی مانند آلانین آمینوترانسفراز (ALT) و آسپارتات آمینوترانسفراز (AST) را اندازه گیری میکند. افزایش این آنزیمها میتواند نشاندهنده آسیب به کبد باشد.
– آزمایشهای ویروسی: برای تشخیص هپاتیتهای ویروسی (هپاتیت A، B، C، D و E)، آنتیبادیها و/ یا آنتیژنهای مربوط به هر ویروس در خون جستجو میشوند. آزمایش PCR نیز میتواند برای شناسایی ویروس RNA یا DNA در خون استفاده شود.
2. تصویربرداری
– اولتراسوند (سونوگرافی): برای بررسی ساختار کبد و شناسایی هرگونه تغییر غیرطبیعی مانند تومورها یا کیستها استفاده میشود.
– CT اسکن یا MRI: برای دریافت تصاویر دقیقتر از کبد و بررسی تودههای بزرگتر یا مشکلات پیچیدهتر کبدی.
3. بیوپسی کبد
– بیوپسی کبد: در مواردی که نیاز به تأیید دقیق تری از میزان آسیب یا نوع بیماری کبدی باشد، ممکن است بیوپسی کبد انجام شود. در این روش، نمونهای از بافت کبد تحت بیحسی موضعی برداشته شده و برای تجزیه و تحلیل میکروسکوپی فرستاده میشود.
4. سایر آزمایشها
– آزمایشهای اتوایمیون: برای تشخیص هپاتیتهای اتوایمیون، آزمایشهایی برای یافتن آنتیبادیهای خاص که علیه بافتهای کبد ایجاد می شوند انجام می شود.
هپاتیت یک التهاب کبد است که میتواند به دلایل مختلفی از جمله عفونتهای ویروسی، مصرف بیش از حد الکل، مسمومیت دارویی و بیماریهای اتوایمیون ایجاد شود.
روش درمان بیماری هپاتیت
درمان بیماری هپاتیت بستگی به نوع و شدت آن دارد. هپاتیتها میتوانند ویروسی، الکلی، دارویی یا اتوایمیون باشند و هر نوع دارای رویکردهای درمانی متفاوتی است. در اینجا به بررسی روشهای درمانی برای انواع مختلف هپاتیت میپردازیم:
1. هپاتیت ویروسی
– هپاتیت A: معمولاً نیازی به درمان خاص ندارد زیرا بیشتر موارد به طور خود به خود بهبود مییابند. حمایتهای عمومی مانند استراحت، نوشیدن مایعات فراوان و خوردن غذاهای سالم توصیه میشود.
– هپاتیت B: در موارد حاد، ممکن است نیازی به درمان خاص نباشد به جز حمایتهای عمومی. در موارد مزمن، داروهای ضد ویروسی مانند تنوفوویر و انتکاویر ممکن است برای کاهش فعالیت ویروس و جلوگیری از آسیب کبدی تجویز شوند.
– هپاتیت C: امروزه با داروهای ضد ویروسی مستقیم (DAAs) که میتوانند در بسیاری از موارد به درمان کامل بیماری منجر شوند، درمان میشود. مثالهایی از این داروها شامل سوفوسبوویر و لدیپاسویر است.
– هپاتیت D: این نوع هپاتیت تنها در افرادی که با هپاتیت B آلوده هستند، رخ میدهد. درمان ممکن است شامل داروهایی باشد که برای هپاتیت B استفاده میشوند.
– هپاتیت E: معمولاً درمان خاصی نیاز نیست و با حمایتهای عمومی بهبود مییابد.
2. هپاتیت الکلی
– درمان شامل توقف مصرف الکل، تغذیه مناسب و در صورت لزوم، داروهایی برای کاهش التهاب و ترمیم کبد میشود. مدیریت تغذیهای و حمایتهای روانی و اجتماعی نیز مهم است.
3. هپاتیت دارویی
– توقف دارو یا مواد شیمیایی که باعث هپاتیت شده است ضروری است. درمانها ممکن است شامل داروهای کاهنده التهاب و سایر حمایتهای عمومی باشد.
4. هپاتیت اتوایمیون
– درمان معمولاً شامل داروهای سرکوب کننده سیستم ایمنی مانند کورتیکواستروئیدها و داروهای دیگری برای کنترل واکنشهای ایمنی بدن است.
پیشگیری
– هپاتیت A و B: واکسیناسیون بسیار مؤثر است.
– هپاتیت C: از آنجایی که هیچ واکسنی برای هپاتیت C وجود ندارد، پیشگیری از طریق رعایت احتیاط در مورد استفاده از سرنگهای استریل و جلوگیری از تماس با خون آلوده اهمیت دارد.
نکات کلیدی
– مراجعه به پزشک برای تشخیص دقیق و دریافت برنامه درمانی مناسب.
– پیروی از دستورالعملهای پزشک و داروساز برای استفاده از داروهای تجویزی.
– حفظ سبک زندگی سالم شامل تغذیه مناسب، فعالیت بدنی و جلوگیری از مصرف الکل و دخانیات.
برای دریافت راهنمایی دقیق و متناسب با شرایط خاص خود، مراجعه به پزشک یا متخصص گوارش و کبد ضروری است. این اطلاعات کلی بوده و جایگزین مشاوره پزشکی نیست.
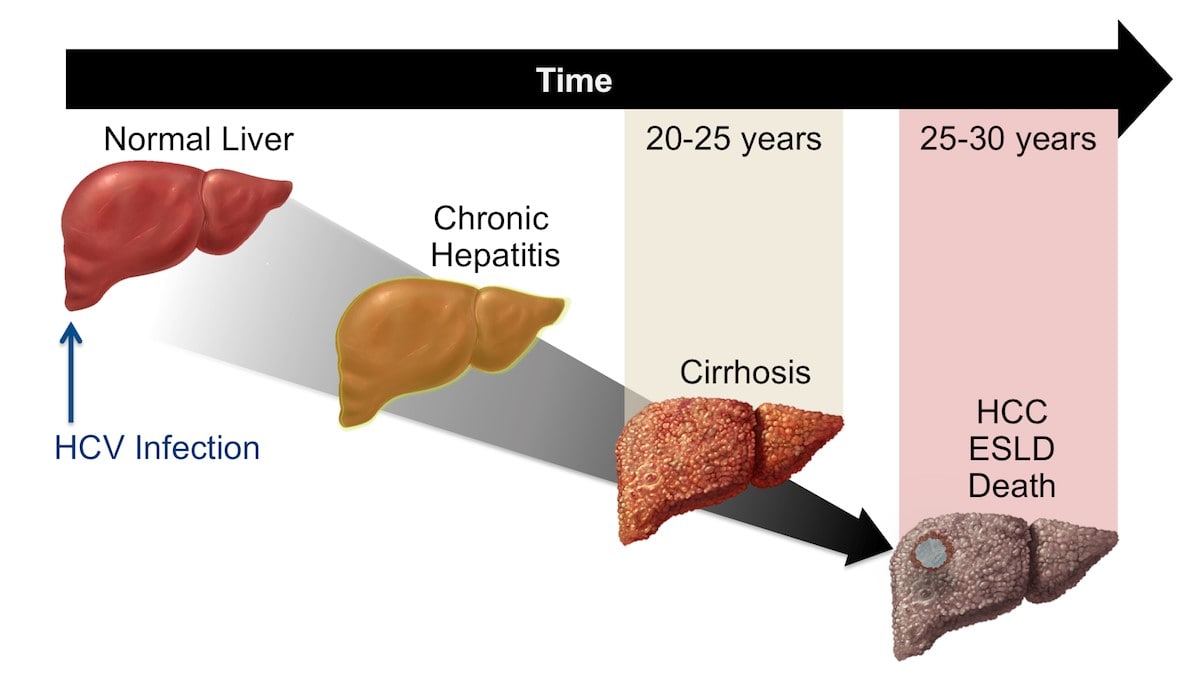
بیماری هپاتیت
آیا بیماری هپاتیت کشنده است
بیماری هپاتیت میتواند از نوع خفیف تا شدید متغیر باشد و در برخی موارد، بله، میتواند کشنده باشد. میزان خطر و پیامدهای جدی بیماری به عوامل مختلفی بستگی دارد، از جمله نوع هپاتیت، سلامت کلی فرد، و سرعت تشخیص و درمان. در اینجا به بررسی تاثیرات بالقوه کشنده هر نوع از هپاتیت میپردازیم:
هپاتیت A
هپاتیت A معمولاً کشنده نیست و بیشتر افراد به طور کامل بهبود مییابند. با این حال، در موارد نادر، هپاتیت A میتواند منجر به نارسایی حاد کبدی شود که میتواند کشنده باشد، به ویژه در افراد مسن یا افرادی که دارای مشکلات کبدی پیشین هستند.
هپاتیت B
هپاتیت B میتواند در برخی موارد شدید و حتی کشنده باشد، به ویژه اگر به مرحله مزمن برسد. هپاتیت B مزمن میتواند منجر به سیروز یا سرطان کبد شود، که هر دو میتوانند کشنده باشند. درمانهای موثر و به موقع میتوانند ریسک تبدیل شدن بیماری به مراحل شدیدتر را کاهش دهند.
هپاتیت C
مشابه هپاتیت B، هپاتیت C نیز میتواند در صورت تبدیل شدن به عفونت مزمن، خطرناک باشد. هپاتیت C مزمن نیز میتواند منجر به سیروز یا سرطان کبد شود. با این حال، با پیشرفتهای اخیر در درمان، بسیاری از موارد هپاتیت C قابل درمان و حتی قابل علاج هستند.
هپاتیت D و E
هپاتیت D فقط در افرادی که با هپاتیت B آلوده هستند، رخ میدهد و میتواند شدت بیماری را افزایش دهد و درمان را پیچیدهتر کند. هپاتیت E در برخی موارد و به ویژه در زنان باردار میتواند شدید و کشنده باشد.
هپاتیتهای غیر ویروسی
هپاتیتهای ناشی از مصرف الکل، داروها، یا اختلالات اتوایمیون نیز میتوانند به سیروز یا شکست کبدی منجر شوند که هر دو میتوانند کشنده باشند.
در نهایت، در حالی که هپاتیت میتواند کشنده باشد، مراقبت های پزشکی به موقع و پیشگیری میتوانند در کاهش خطر و مدیریت بیماری نقش بسزایی داشته باشند. تشخیص زودهنگام و درمان مناسب میتوانند احتمال بهبودی را افزایش دهند و خطر پیشرفت بیماری به مراحل جدیتر را کاهش دهند.
سبک زندگی در بیماران هپاتیت
تغییرات در سبک زندگی میتوانند به مدیریت و کنترل بیماری هپاتیت کمک کنند و از پیشرفت آن به مراحل بیشتر جلوگیری کنند. در اینجا به چند توصیه برای بهبود سبک زندگی افراد مبتلا به هپاتیت اشاره میکنیم:
1. رژیم غذایی سالم
– کنترل مصرف چربیها: کاهش مصرف چربیهای اشباع و افزایش مصرف چربیهای سالم مانند امگا-3 که در ماهیهای چرب یافت میشود.
– افزایش مصرف میوهها و سبزیجات: این مواد غذایی سرشار از ویتامینها، مواد معدنی و فیبر هستند که به سلامت کلی و کبد کمک میکنند.
– محدود کردن مصرف نمک و قند: بیماران با هپاتیت یا سیروز کبدی باید مصرف نمک و شکر را محدود کنند تا از تورم و دیگر عوارض جانبی پیشگیری کنند.
2. مدیریت وزن
– اضافه وزن یا چاقی میتواند فشار اضافی به کبد وارد کند و خطر بیماری کبد چرب غیرالکلی را افزایش دهد. کنترل وزن از طریق رژیم غذایی سالم و فعالیت بدنی منظم مهم است.
3. فعالیت بدنی
– ورزش منظم میتواند به کاهش وزن، بهبود متابولیسم و کاهش التهاب کمک کند. حتی فعالیتهای سبک مانند پیادهروی روزانه میتوانند مفید باشند.
4. پرهیز از مصرف الکل
– الکل میتواند به کبد آسیب برساند و بیماریهای کبدی را تشدید کند. حتی مقادیر کم الکل نیز میتواند برای افراد مبتلا به هپاتیت مضر باشد.
5. مراقبتهای پزشکی منظم
– پیگیری منظم با پزشک، انجام آزمایشهای دورهای و رعایت دستورالعملهای درمانی برای مدیریت بیماری حیاتی است.
6. اجتناب از مصرف داروهای بدون تجویز
– برخی داروها میتوانند به کبد آسیب برسانند. همیشه قبل از مصرف هر نوع داروی جدید، با پزشک خود مشورت کنید.
7. واکسیناسیون
– اطمینان حاصل کنید که واکسیناسیونهای لازم برای پیشگیری از عفونتهای دیگری که میتوانند بر کبد تأثیر بگذارند، مانند هپاتیت A و B، انجام شده باشد.
این تغییرات در سبک زندگی میتوانند به حفظ سلامت کبد و کاهش خطر پیشرفت بیماری کمک کنند. توصیه میشود که این توصیهها تحت نظر و با مشاوره پزشک متخصص دنبال شوند تا اطمینان حاصل شود که بهترین راهکارها برای وضعیت خاص هر فرد در نظر گرفته شده باشد.