انواع مشکلات گوارشی
مشکلات گوارشی میتوانند از ناراحتیهای موقتی ساده گرفته تا بیماریهای مزمن و جدی متغیر باشند. بسیاری از افراد در طول زندگی خود دستکم یک بار با مشکلات گوارشی مواجه میشوند. در اینجا به برخی از شایعترین انواع مشکلات گوارشی اشاره میکنیم:
1. سوء هاضمه (دیس پپسی)
سوء هاضمه شامل علائمی مانند درد یا ناراحتی در بالای معده (سر دل)، نفخ، و احساس پری زودرس هنگام خوردن است. این حالت ممکن است به دلیل پرخوری، مصرف غذاهای چرب یا تند، یا استرس ایجاد شود.
2. رفلاکس معده به مری (GERD)
GERD زمانی رخ میدهد که اسید معده به مری برگردد، که میتواند باعث سوزش سر دل، برگشت غذا یا مایع به دهان، و سایر علائم شود. در موارد شدید، GERD میتواند به آسیب دائمی به مری منجر شود.
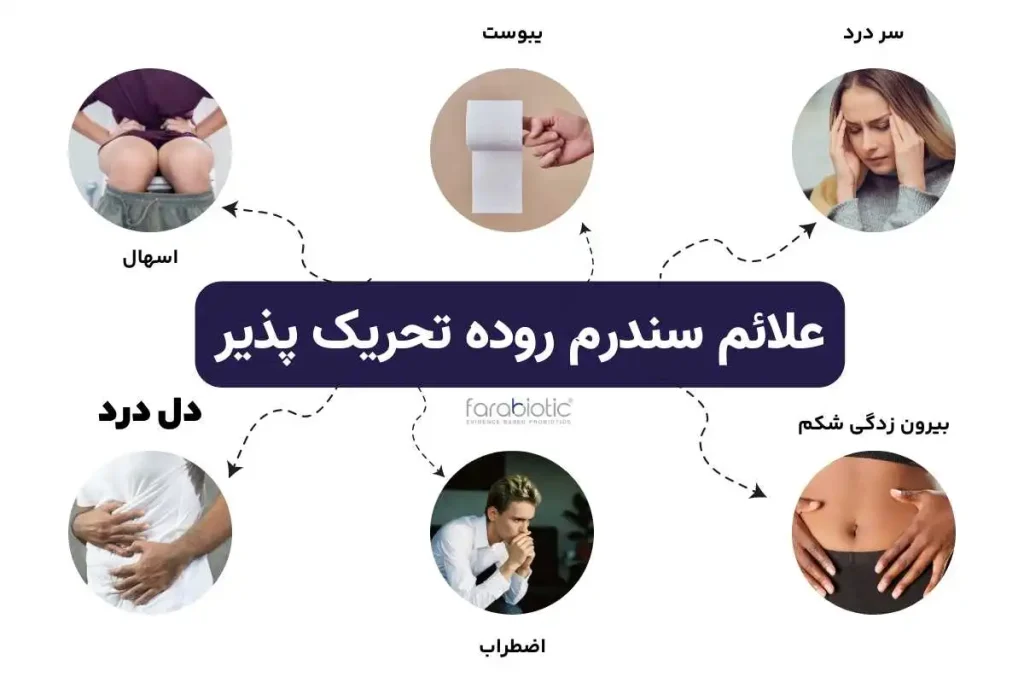
3. سندرم روده تحریکپذیر (IBS)
IBS یک اختلال مزمن است که با درد شکمی، نفخ، و تغییر در عادات دفع (اسهال، یبوست، یا هر دو) مشخص میشود. علت دقیق IBS ناشناخته است، اما استرس و تغذیه میتوانند در تشدید علائم نقش داشته باشند.
4. یبوست
یبوست به معنای دشواری در دفع یا میزان دفع کم است که ممکن است با درد و فشار همراه باشد. علل مختلفی مانند کم آبی بدن، کمبود فیبر در رژیم غذایی، و کم تحرکی میتوانند به یبوست منجر شوند.
5. اسهال
اسهال شامل دفع مکرر مدفوع آبکی یا شل است. اسهال ممکن است به دلیل عفونتهای ویروسی، باکتریایی یا انگلی، مصرف برخی داروها، یا بیماریهای زمینهای مانند بیماری کرون باشد.
6. بیماریهای التهابی روده (IBD)
IBD، که شامل بیماری کرون و کولیت اولسروز است، به التهاب مزمن در بخشهایی از دستگاه گوارش اشاره دارد. این بیماریها میتوانند باعث درد شکمی، خستگی، کاهش وزن، و دفع خون مدفوع با خون شوند.
7. سنگ کیسه صفرا
سنگهای کیسه صفرا رسوبات جامدی هستند که در کیسه صفرا تشکیل میشوند و میتوانند باعث درد شدید، تهوع، و استفراغ شوند، بهخصوص پس از خوردن غذاهای چرب.
8. زخمهای گوارشی
زخمهای گوارشی زخمهای بازی هستند که در دیواره داخلی معده یا اثنیعشر تشکیل میشود. علائم شامل درد شکمی، نفخ، سوزش سر دل، و گاهی اوقات خونریزی است.
9. عفونتهای دستگاه گوارش
عفونتها میتوانند توسط باکتریها، ویروسها، یا انگلها ایجاد شوند و باعث ایجاد اسهال، درد شکمی، تهوع، و استفراغ میشوند.
10. دیورتیکولیت
دیورتیکولیت التهاب یا عفونت کیسههای کوچک (دیورتیکول) است که ممکن است در دیواره روده تشکیل شوند. علائم شامل درد شکمی، تب، و تغییرات در عادات رودهای است.
11. هپاتیت
هپاتیت التهاب کبد است که معمولاً توسط ویروسها (مانند هپاتیت A، B، و C) ایجاد میشود، اما میتواند به دلایل دیگری مانند مصرف بیش از حد الکل و برخی داروها نیز رخ دهد. علائم شامل زردی پوست و چشمها، خستگی شدید، و درد شکم است.
12. پانکراتیت
پانکراتیت التهاب پانکراس است که میتواند درد شدید شکمی، تهوع، و استفراغ ایجاد کند. این حالت میتواند به صورت حاد یا مزمن باشد.
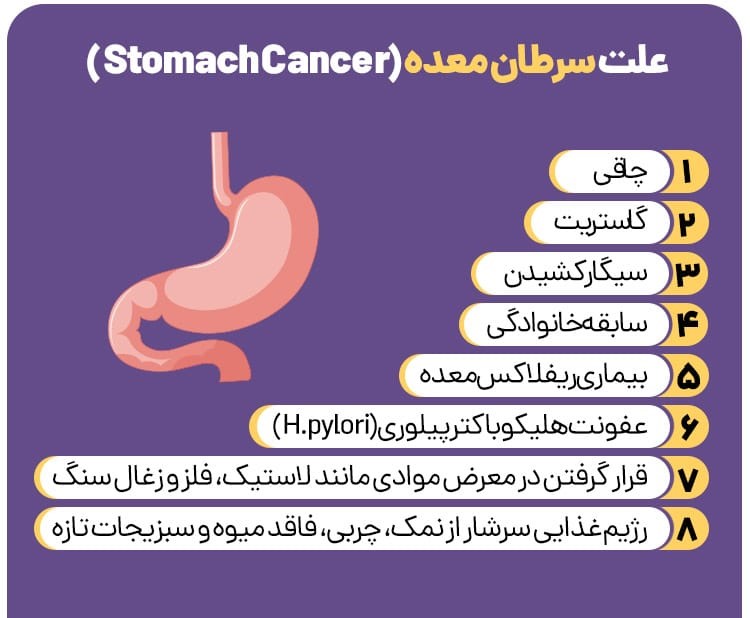
13. سرطانهای دستگاه گوارش
شامل سرطانهایی مانند سرطان معده، روده بزرگ، پانکراس، کبد و مری. این سرطانها میتوانند علائم مختلفی داشته باشند اما معمولاً شامل کاهش وزن ناخواسته، درد شکمی، تغییرات در عادتهای رودهای، و خونریزی دستگاه گوارشی است.
14. سندرم سوء جذب
این حالت زمانی رخ میدهد که رودهها قادر به جذب مواد مغذی از غذا نیستند. علل میتواند شامل ۱)آسیب دیدگی پوشش داخلی روده کوچک مانند بیماریهای التهابی روده،بیماری سلیاک ، پرتودرمانی و شیمی درمانی ۲) بیماریهای پانکراس، کیسه صفرا و کبد مانند فیبروز کیستیک ۳) بیماریهای سیستم لنفاوی مانند لنفوم ۴) عدم تحمل مواد غذایی مانند عدم تحمل لاکتوز ( قند شیر)
مشکلات گوارشی
علائم مشکلات گوارشی
مشکلات گوارشی میتوانند به صورتهای متفاوتی بروز پیدا کنند و علائم آنها متغیر است، اما برخی از علائم رایج که ممکن است نشاندهندهی مشکلات گوارشی باشند عبارتند از:
1. نفخ و گاز: احساس نفخ و تولید گاز بیش از حد معمول میتواند نشاندهندهی مشکلاتی در دستگاه گوارش باشد.
2. یبوست: دشواری یا کاهش تعداد دفعات دفع به طور معمول میتواند نشاندهندهی یبوست باشد.
3. اسهال: دفع مدفوع آبکی یا بیش از سه بار در روز میتواند به عنوان اسهال تلقی شود.
4. درد شکمی: درد یا گرفتگی در ناحیه شکم که ممکن است مداوم یا متناوب باشد.
5. سوء هاضمه: احساس سنگینی، درد یا سوزش در بالای شکم بعد از خوردن غذا.
6. ریفلاکس اسید یا سوزش سر دل: بازگشت اسید معده به مری که میتواند منجر به احساس سوزش در قفسه سینه شود.
7. تغییر در رنگ و بافت مدفوع: مدفوع خیلی سیاه، قیری، یا حاوی خون، یا تغییر ناگهانی در بافت مدفوع میتواند نشاندهندهی مشکل باشد.
8. کاهش اشتها: کاهش دائمی در میزان اشتها.
9. وزن کم کردن بدون دلیل: کاهش وزن غیرمنتظره یا بدون تغییر در رژیم غذایی یا فعالیت بدنی.
10. خستگی: احساس خستگی مداوم که ممکن است به دلیل کم خونی ناشی از خونریزی گوارشی باشد.
اگر این علائم را تجربه میکنید و یا اگر علائم به مدت طولانی ادامه دارند و یا بدتر میشوند، مهم است که با پزشک مشورت کنید تا علت دقیق آنها تشخیص داده شود و درمان مناسب انجام شود.
درمان مشکلات گوارشی
درمان مشکلات گوارشی بستگی به علت و شدت علائم دارد. در ادامه به چند روش عمومی اشاره میکنم که میتوانند در کنترل و درمان اختلالات گوارشی مفید باشند:
تغییرات در سبک زندگی
1. تغییرات در رژیم غذایی:
– کاهش مصرف غذاهای چرب، سرخ کردنی و پرادویه.
– افزایش مصرف فیبرها مثل سبزیجات، میوهها و غلات کامل.
– کاهش مصرف قهوه، الکل و نوشیدنیهای حاوی کافئین.
– جلوگیری از خوردن غذاهایی که نفخ آور هستند مانند کلم و حبوبات.
2. افزایش مصرف آب:
– نوشیدن مقدار کافی آب روزانه به بهبود عملکرد دستگاه گوارش کمک میکند.
3. ورزش منظم:
– فعالیت بدنی منظم به تحریک حرکت رودهها و کاهش علائم یبوست کمک میکند.
داروهای بدون نسخه
1. آنتیاسیدها:
– برای کاهش اسید معده و مبارزه با سوزش سر دل.
2. داروهای ضد نفخ:
– مثل سایمتیکون برای کاهش گاز و نفخ.
3. ملینها:
– استفاده از ملینها برای کمک به رفع یبوست (فقط زیر نظر پزشک).
درمانهای پزشکی
1. آنتیبیوتیکها:
– در صورتی که عفونت باکتریایی علت مشکل گوارشی باشد.
2. داروهای ضد اسهال:
– برای کنترل و درمان اسهال، مخصوصاً در موارد شدید.
3. داروهای ضد التهاب:
– استفاده برای درمان بیماریهای التهابی روده مانند کولیت اولسروز و بیماری کرون.
درمانهای تخصصی
1. اندوسکوپی:
– برای تشخیص دقیقتر بیماریهای دستگاه گوارش.
2. جراحی:
– در موارد شدید که به درمانهای دیگر پاسخ ندادهاند، مثل برداشتن قسمتی از روده.
مشاوره و پشتیبانی
1. مشاوره تغذیه:
– کمک گرفتن از یک متخصص تغذیه برای تنظیم رژیم غذایی مناسب.
2. مشاوره روانی:
– در صورتی که استرس و اضطراب بر علائم گوارشی تأثیر میگذارند، مشاوره روانی میتواند مفید باشد.
در هر صورت، مهم است که قبل از شروع هر نوع درمانی، با پزشک مشورت کنید تا علت دقیق مشکلات گوارشی شما تشخیص داده شده و درمان مناسب تجویز شود.
پیشگیری از مشکلات گوارشی
پیشگیری از مشکلات گوارشی میتواند به افزایش کیفیت زندگی کمک کند. در ادامه به چند روش مؤثر برای پیشگیری از این مشکلات اشاره میکنیم:
1. رژیم غذایی متعادل
– مصرف فیبر کافی: مصرف مواد غذایی سرشار از فیبر مانند میوهها، سبزیجات، حبوبات و غلات کامل میتواند به بهبود حرکت رودهها و پیشگیری از یبوست کمک کند.
– کاهش مصرف چربیهای سنگین: غذاهای پرچرب میتوانند هضم را سختتر کرده و باعث مشکلات گوارشی شوند.
– اجتناب از غذاهای تحریککننده: محدود کردن مصرف کافئین، الکل، غذاهای تند و اسیدی میتواند به کاهش علائم ناراحتیهای گوارشی کمک کند.
2. نوشیدن آب کافی
– حفظ هیدراتاسیون مناسب برای عملکرد صحیح سیستم گوارشی ضروری است. نوشیدن آب کافی میتواند به پیشگیری از یبوست و دیگر مشکلات گوارشی کمک کند.
3. ورزش منظم
– ورزش منظم میتواند به تقویت عضلات شکم و بهبود حرکت رودهها کمک کند، که به نوبه خود میتواند به پیشگیری از یبوست و بهبود گوارش کمک کند.
4. مدیریت استرس
– استرس میتواند تأثیر منفی بر روی دستگاه گوارش داشته باشد. فعالیتهایی مانند یوگا، مدیتیشن و تنفس عمیق میتوانند در کاهش استرس و بهبود عملکرد گوارش مؤثر باشند.
5. خودداری از سیگار کشیدن
– سیگار کشیدن میتواند به تحریک مخاط معده و افزایش خطر مشکلات گوارشی مانند زخم معده و ریفلاکس اسید منجر شود.
6. مراقبت در مصرف داروها
– برخی داروها میتوانند باعث مشکلات گوارشی شوند. در صورتی که داروهای خاصی مصرف میکنید و علائم گوارشی دارید، با پزشک خود در این باره صحبت کنید.
7. غذا خوردن به آرامی
– خوردن آهسته و جویدن کامل غذا میتواند موجب هضم و جذب مناسب غذا شود.